LA DOULEUR DU NOUVEAU-NÉ DE LA NAISSANCE À 7 JOUR,dR F. lassauge
LA DOULEUR DU NOUVEAU-NÉ DE LA NAISSANCE À 7 JOURS
Dr Frédérique LASSAUGE
Anesthésiste, BESANÇON.
Depuis quelques années, la douleur de l'enfant est prise en compte. Cette prise en charge demande du temps, de l'énergie, mais, grâce à la volonté des soignants, des équipes pluridisciplinaires se forment peu à peu.
Lorsque le thème « humanisation et naissance» a été retenu pour le Congrès international des Sages-femmes, il a paru important d'inclure le problème de la reconnaissance, de l'évaluation et du traitement de la douleur du bébé en maternité.
Les sages- femmes connaissent la douleur de l' accouchement et savent aider les femmes à la maîtriser.
Les médecins anesthésistes, parallèlement, s'attachent à obtenir une analgésie par voie péridurale qui perturbe le moins possible le« travail naturel », ceci grâce à l'utilisation de morphiniques d'action rapide et brève associés aux anesthésiques locaux.
Notre rôle doit être aussi, désormais, de savoir soulager le nouveau-né douloureux.
De nombreuses études se sont attachées à prouver que le bébé, même prématuré, possède les structures anatomiques et neurochimiques de transmission de l'influx douloureux.
LES VOIES DE LA DOULEUR
La perception de la douleur est transmise par des fibres nerveuses qui mettent en relation les nocicepteurs (récepteurs périphériques) avec les centres cérébraux. Cette transmission dépend des neurotransmetteurs au niveau des différents relais.
Les nocicepteurs apparaissent dans la région péribuccale dès la 7e semaine de la vie intra-utérine et se développent au niveau de l'ensemble de l'organisme du fœtus jusqu'à la 20e semaine.
La substance P, un des neurotransmetteurs, apparaît dès la 12e semaine.
Pendant longtemps, nous avons pensé que les seules fibres nerveuses capables de transmettre l'influx nociceptif étaient les fibres myélinisées ; or, le message peut être véhiculé par les fibres amyéliniques présentes chez le fœtus, le prématuré et le nouveau-né.
Le bébé possède donc les capacités de réception et d'intégration de la douleur. L'organisme de l'enfant plus âgé et de l'adulte est équipé d'un système de contrôle inhibiteur dont le rôle est de réponde à l'agression douloureuse. Ce système est très imparfait chez le tout petit et cette absence de moyens de défense le rend encore plus vulnérable.
ÉVALUATION DE LA DOULEUR
La douleur entraîne des modifications comportementales, neuro-végétatives, métaboliques et hormonales.
Dès que l'enfant est en âge de verbaliser, il attire l' attention de son entourage par ses plaintes.
A l'âge de 5 ou 6 ans, il sera même capable d'évaluerpaItiellement l'intensité de la douleur (auto-évaluation de la douleur).
Pour le nouveau-né, les signes d'appel sont peu spécifiques car ils peuvent être rencontrés dans de nombreuses circonstances: pathologie sous-jacente, traitement médicamenteux et surtout situation d'inconfort (faim, froid ... ).
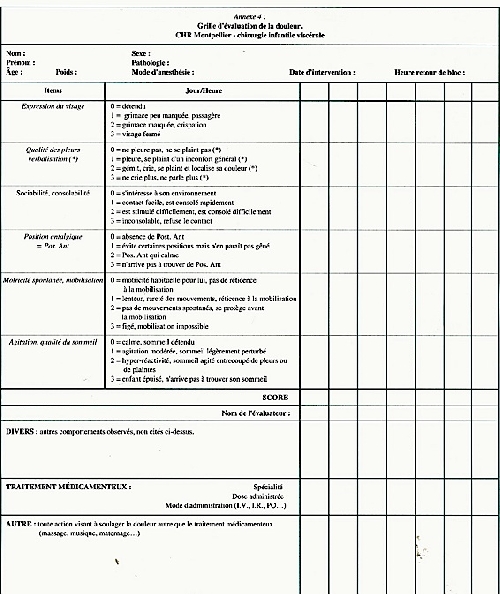
L'échelle d'hétéro-évaluation est un outil regroupant un certain nombre de critères rencontrés en situation douloureuse. Ces critères peuvent être objectifs, ce sont:
1) Les modifications des paramètres physiologiques:
• tension artérielle,
• fréquence cardiaque,
• fréquence respiratoire,
• saturation en oxygène périphérique.
Mais la fiabilité de ceux-ci est actuellement très controversée.
2) Les modifications hormonales et métaboliques:
• élévation du cortisol,
• élévation de l'adrénaline et de la noradrénaline ... Mais l'utilisation de ces variations n'est pas applicable en pratique.
Les échelles sont essentiellement composées de critères comportementaux dont la cotation sera liée à la subjectivité de l'observateur. (Annexe 3)
Les échelles présentées (annexes l, 2, 4) exposent la difficulté qu'il y a à obtenir un outil objectif adapté à toutes les situations; il sera différent en fonction:
1) de l'âge gestationnel :
• nouveau-né à terme,
• prématuré.
2) du lieu:
• maternité,
• service de néonatalogie,
• secteur de réanimation infantile,
• chirurgie.
Cependant, malgré leurs imperfections, ces grilles sont d'un intérêt considérable pour les soignants et surtout pour les bébés. En effet, l'élévation du score implique la recherche, par un examen clinique soigneux:
- d'une pathologie douloureuse (occlusion néonatale ... ),
- d'un état d'inconfort (faim ... ),
- d'une douleur pouvant être traitée par des « petits moyens ».
Ce n'est qu'après l'élimination des situations précédentes que le traitement antalgique médicamenteux sera indiqué chez le nouveau-né. Ultérieurement, la répétition de l'évaluation va permettre de juger de l'efficacité des moyens utilisés.
LES SITUATIONS DOULOUREUSES
Avant l'accouchement:
- ponctions au cordon (modifications des mouvements fœtaux),
- chirurgie fœtale,
- micro-ponction au niveau du scalp (observation fréquente de rotation de la tête de bébé après l'incision du scalp),
- travail dystocique (accélération du tracé du rythme cardiaque fœtal), - pose de forceps,
- pose de ventouse.
Ces situations sont citées à titre anecdotique car, actuellement, peu de solutions sont proposées.
Après l'accouchement. Il s'agit alors:
1) Soit de lésions en rapport avec l'accouchement:
• bosse séro-sanguine, céphalhématome,
• fractures: clavicule, crâne, fémur,
• hématome et œdème du scrotum ou de la vulve (siège),
• excoriations cutanées diverses.
2) Soit de traitements nécessaires:
• injection intramusculaires, vaccinations, microponctions répétées, pose de voies veineuses,
• section du frein de langue.
Nous savons enfin qu'il est parfois très difficile de différencier stress (par exemple: bruit autour de l'incubateur) et douleur vraie (par exemple: injection sous-cutanée).
Il s'agit à chaque fois d'une « agression» et notre rôle est de la limiter.
LES MOYENS THÉRAPEUTIQUES
En maternité, ils sont essentiellement représentés par des « petits moyens» cependant très efficaces:
1) Installation confortable:
• enfant installé sur le côté opposé à la fracture de la clavicule,
• matelas à eau,
• anneau caoutchouté en cas de bosse séro-sanguine,
2) pansement douillet,
3) Biafine sur les sièges irrités,
4) Eosine aqueuse sur les excoriations cutanées,
5) Antiphlogistine en cas de mammite,
6) réduction du stress:
• regroupement des gestes agressifs au cours du nycthémère,
• diminution du bruit autour de la couveuse,
• pose de compresses oculaires en cas de photothérapie,
7) massages,
8) consolation du bébé par bercement, utilisation de sucettes (signalons que leur utilisation diminue la réaction douloureuse au cours de la micro-ponction au talon).
Ces moyens, bien sûr, doivent être complétés par le réconfort des parents souvent désemparés devant leur bébé algique,
LES TRAITEMENTS MÉDICAMENTEUX
Le seul médicament antalgique utilisable est le paracétamol à la dose de 30 à 50 mg/kg par voie orale ou intra-rectale ou le propacétamol à la dose de 60 à 100 mg/lq par voie veineuse.
Les autres antalgiques périphériques sont tous décan seillés ou contre-indiqués.
Les antalgiques centraux ne peuvent être prescrits que SI l'on dispose de moyens de surveillance (ECG, détecteui d'apnée) de moyens de ventilation artificielle et surtout, de la possibilité d'appeler un médecin prêt à gérer une apnée, ce qui contre-indique leur emploi en maternité.
La pommade Emla, pommade analgésiante (mélange de prilocaïne et de lidocaïne) est actuellement contre-indiquée chez le bébé de moins de 3 mois. Cependant certaines équipes l'utilisent en réanimation et en anesthésie pédiatrique Cette crème procure une analgésie locale de 4 millimètres de profondeur et est donc très adaptée aux gestes douloureux ponctuels. La contre-indication actuelle est liée à la possibilité de méthémoglobinémie si la crème est appliquée sur plusieurs sites.
Les difficultés d'étude pharmaco-cinétique chez le bébé, l'immaturité hépatique et rénale expliquent ce vide thérapeutique.
Cet exposé a volontairement exclu les médicaments utilisés en anesthésie pour la chirurgie néonatale, en réanimation pédiatrique et dans certains services de néonatalogie. Dans ces différents services, la surveillance assurée autorise l'emploi d'autres antalgiques.
Le traitement antalgique chez le nouveau-né doit être réfléchi:
- douleur symptôme,
- bénéfice - risques.
Car nous traitons un bébé douloureux et non pas une douleur.
Conclusion
Le travail des sages-femmes est essentiel et, sans elles, nous ne pourrons pas intervenir pour soulager le bébé douloureux. Bibliographies, banques de données, consultants d'analgésie sont à leur disposition pour les aider à mettre en place des moyens de soins et des traitements médicamenteux adaptés à leurs conditions de travail.
La douleur existe, sachons ensemble y faire face.
1. Anand KJS, Phil D., Hickey P.R. Pain and its effects in the human neonatale and fetus. N Engl J Med 1987; 317: 1321 -1 329.
2. Arvieux C.e., Alibeu J.P., Drouet N. Le traitement de la douleur postopératoire chez l'enfant. Pédiatrie 1990; 45: 1-5.
3. Dalens B. La douleur aiguë de l'enfant et son traitement. AI1I1. Fr. Anesth. Réanim. /991 .. JO .. 38-61.
4. Destuynder R., Lassauge F., Menget A., Fromentin Ch., Burguet A. La douleur chez le nouveau-né hospitalisé en réanimation pédiatrique. Pédiatrie /991 ; 46 : 535-539.
5. Destuynder R., Lassauge F. Évaluation de la douleur chez le nouveau-né, mythe ou réalité? La douleur de l'enfant, quelles réponses? UNESCO, 12. 12.1991.
6. Hamon 1. Le prématuré et la douleur. Thèse Médecine, NanCcy 1991.
7. Pichard-Leandrie E., Gauvain-Piquard A. La douleur chez l'enfant. Medsi McGraw-Hill Edit., Paris 1989.
8. La douleur de l'enfant. Quelles réponses? PARIS UNESCO, J5.12.93.
9. La douleur de l'enfant. Quelles réponses ? PARIS UNESCO 2J.Ol.94.
1) de l'âge gestationnel :
• nouveau-né à terme,
• prématuré.
2) du lieu:
• maternité,
• service de néonatalogie,
• secteur de réanimation infantile,
• chirurgie.
Cependant, malgré leurs imperfections, ces grilles sont d'un intérêt considérable pour les soignants et surtout pour les bébés. En effet, l'élévation du score implique la recherche, par un examen clinique soigneux:
- d'une pathologie douloureuse (occlusion néonatale ... ),
- d'un état d'inconfort (faim ... ),
- d'une douleur pouvant être traitée par des « petits moyens ».
Ce n'est qu'après l'élimination des situations précédentes que le traitement antalgique médicamenteux sera indiqué chez le nouveau-né. Ultérieurement, la répétition de l'évaluation va permettre de juger de l'efficacité des moyens utilisés.
LES SITUATIONS DOULOUREUSES
Avant l'accouchement:
- ponctions au cordon (modifications des mouvements fœtaux),
- chirurgie fœtale,
- micro-ponction au niveau du scalp (observation fréquente de rotation de la tête de bébé après l'incision du scalp),
- travail dystocique (accélération du tracé du rythme cardiaque fœtal), - pose de forceps,
- pose de ventouse.
Ces situations sont citées à titre anecdotique car, actuellement, peu de solutions sont proposées.
Après l'accouchement. Il s'agit alors:
1) Soit de lésions en rapport avec l'accouchement:
• bosse séro-sanguine, céphalhématome,
• fractures: clavicule, crâne, fémur,
• hématome et œdème du scrotum ou de la vulve (siège),
• excoriations cutanées diverses.
2) Soit de traitements nécessaires:
• injection intramusculaires, vaccinations, microponctions répétées, pose de voies veineuses,
• section du frein de langue.
Nous savons enfin qu'il est parfois très difficile de différencier stress (par exemple: bruit autour de l'incubateur) et douleur vraie (par exemple: injection sous-cutanée).
Il s'agit à chaque fois d'une « agression» et notre rôle est de la limiter.
LES MOYENS THÉRAPEUTIQUES
En maternité, ils sont essentiellement représentés par des « petits moyens» cependant très efficaces:
1) Installation confortable:
• enfant installé sur le côté opposé à la fracture de la clavicule,
• matelas à eau,
• anneau caoutchouté en cas de bosse séro-sanguine,
2) pansement douillet,
3) Biafine sur les sièges irrités,
4) Eosine aqueuse sur les excoriations cutanées,
5) Antiphlogistine en cas de mammite,
6) réduction du stress:
• regroupement des gestes agressifs au cours du nycthémère,
• diminution du bruit autour de la couveuse,
• pose de compresses oculaires en cas de photothérapie,
7) massages,
8) consolation du bébé par bercement, utilisation de sucettes (signalons que leur utilisation diminue la réaction douloureuse au cours de la micro-ponction au talon).
Ces moyens, bien sûr, doivent être complétés par le réconfort des parents souvent désemparés devant leur bébé algique,
LES TRAITEMENTS MÉDICAMENTEUX
Le seul médicament antalgique utilisable est le paracétamol à la dose de 30 à 50 mg/kg par voie orale ou intra-rectale ou le propacétamol à la dose de 60 à 100 mg/lq par voie veineuse.
Les autres antalgiques périphériques sont tous décan seillés ou contre-indiqués.
Les antalgiques centraux ne peuvent être prescrits que SI l'on dispose de moyens de surveillance (ECG, détecteui d'apnée) de moyens de ventilation artificielle et surtout, de la possibilité d'appeler un médecin prêt à gérer une apnée, ce qui contre-indique leur emploi en maternité.
La pommade Emla, pommade analgésiante (mélange de prilocaïne et de lidocaïne) est actuellement contre-indiquée chez le bébé de moins de 3 mois. Cependant certaines équipes l'utilisent en réanimation et en anesthésie pédiatrique Cette crème procure une analgésie locale de 4 millimètres de profondeur et est donc très adaptée aux gestes douloureux ponctuels. La contre-indication actuelle est liée à la possibilité de méthémoglobinémie si la crème est appliquée sur plusieurs sites.
Les difficultés d'étude pharmaco-cinétique chez le bébé, l'immaturité hépatique et rénale expliquent ce vide thérapeutique.
Cet exposé a volontairement exclu les médicaments utilisés en anesthésie pour la chirurgie néonatale, en réanimation pédiatrique et dans certains services de néonatalogie. Dans ces différents services, la surveillance assurée autorise l'emploi d'autres antalgiques.
Le traitement antalgique chez le nouveau-né doit être réfléchi:
- douleur symptôme,
- bénéfice - risques.
Car nous traitons un bébé douloureux et non pas une douleur.
Conclusion
Le travail des sages-femmes est essentiel et, sans elles, nous ne pourrons pas intervenir pour soulager le bébé douloureux. Bibliographies, banques de données, consultants d'analgésie sont à leur disposition pour les aider à mettre en place des moyens de soins et des traitements médicamenteux adaptés à leurs conditions de travail.
La douleur existe, sachons ensemble y faire face.
Bibliographie:
1. Anand KJS, Phil D., Hickey P.R. Pain and its effects in the human neonatale and fetus. N Engl J Med 1987; 317: 1321 -1 329.
2. Arvieux C.e., Alibeu J.P., Drouet N. Le traitement de la douleur postopératoire chez l'enfant. Pédiatrie 1990; 45: 1-5.
3. Dalens B. La douleur aiguë de l'enfant et son traitement. AI1I1. Fr. Anesth. Réanim. /991 .. JO .. 38-61.
4. Destuynder R., Lassauge F., Menget A., Fromentin Ch., Burguet A. La douleur chez le nouveau-né hospitalisé en réanimation pédiatrique. Pédiatrie /991 ; 46 : 535-539.
5. Destuynder R., Lassauge F. Évaluation de la douleur chez le nouveau-né, mythe ou réalité? La douleur de l'enfant, quelles réponses? UNESCO, 12. 12.1991.
6. Hamon 1. Le prématuré et la douleur. Thèse Médecine, NanCcy 1991.
7. Pichard-Leandrie E., Gauvain-Piquard A. La douleur chez l'enfant. Medsi McGraw-Hill Edit., Paris 1989.
8. La douleur de l'enfant. Quelles réponses? PARIS UNESCO, J5.12.93.
9. La douleur de l'enfant. Quelles réponses ? PARIS UNESCO 2J.Ol.94.

